
ОБЪЕДИНЕНИЕ КОМБУСТИОЛОГОВ
«МИР БЕЗ ОЖОГОВ»
Осложнения ожоговых ран: классификация, клиника, профилактика, лечение
Фисталь Э.Я.
Институт неотложной и восстановительной хирургии АМН Украины, Донецк
Глубокие термические повреждения покровов продолжают оставаться одной из актуальных проблем неотложной и восстановительной хирургии. Не случайно эта тематика постоянно включается в программу всех съездов хирургов Украины. Несмотря на достижения комбустиологии, летальность среди обожженных за последние годы продолжает расти. Основной причиной летальных исходов остаются осложнения ожоговых ран и ожоговой болезни. Тем не менее, этот вопрос считается недостаточно изученным, а имеющиеся классификации осложнений ожогов — условными.
Сообщение основано на анализе результатов наблюдения и обследования 3746 обожженных, находившихся на лечении в Донецком ожоговом центре за последние 7 лет. У 1863 из них (47%) были глубокие дермальные и субфасциальные ожоги ___-_V степени, у 1983 пострадавших- поверхностные дермальные и эпидермальные ожоговые раны _-__ степени (согласно по классификации глубины ожоговых ран, разработанной в клинике и утвержденной ХХ съездом хирургов Украины (Тернополь, 2000). Ожоговая болезнь развилась у 1015 пациентов (32,2% от всех госпитализированных).
Изучение этиологических особенностей субфасциальных повреждений ( ожогов электрическим током, контактных термических и пламенем) у 326 больных позволили впервые уточнить их патогенез и определить осложнения, которые могут возникнуть лишь при ожогах IV степени. Для ранней диагностики осложнений ожогов и уточнения их характера больным проводились специальные обследования: ультразвуковая допплерография, флебография, селективная ангиография, электронейромиография, компьютерная томография. Изучали свертывающую и антисвертывающую системы крови; проводили гистологическое, кристаллографическое исследование биоптатов различных тканей в зоне повреждения и паранекроза и бактериологическое исследование отделяемого ран.
У 1486 больных (39,7%) выявлены различные осложнения ожоговых ран, которые систематизированы и предложены нами в виде классификационной таблицы (табл. 1).
Осложнения ожоговых ран разделяем на первичные, которые наступают непосредственно во время травмы, вторичные, связанные с развитием инфекции в ранах и распространением её в различных тканях и органах, и поздние осложнения, возникающие после заживления или оперативного закрытия ожоговых ран.
Осложнения ожоговых ран
|
Таблица 1. |
|
|
Термические |
Механические |
| Обугливание и мумификация тканей Коагуляция и тромбоз сосудов |
Разрыв мягких тканей Гематома Ушиб Перелом и вывих костей Отрыв сегмента конечности |
|
Вторичные (инфекционные) осложнения |
||||
|
Кожа |
Мышцы и фасции |
Сосуды и нервы |
Кости и суставы |
Внутренние органы |
| Рожа Абсцесс Целлюлит |
Фасцит Флегмона Гнойный затёк Гангрена |
Лимфангоит Арозивное кровотечение Эмболия Флеботромбоз Неврит |
Остеомиелит Артрит Хондропери-хондрит |
Плевропневмо-ния Эндомиокардит Менингоэнце-фалит Гепатит Пиелонефрит Эрозивно-язвенный гастроэнтерит Отит |
|
Генерализация инфекции |
||||
|
Поздние осложнения |
||
| Дерматит Экзема Рубцовые контрактуры Синдактилии Алопеция Рак кожи |
ПТФС Невриты Трофические язвы Анкилозы Вывихи |
Дистрофия миокарда Хронический гепатит Хронический пиелонефрит Амилоидоз почек |
Первичные термические осложнения, по нашим наблюдениям развиваются только при субфасциальных ожогах (IV степени) и проявляются у 13,5% таких пострадавших обугливанием, мумификацией мягких тканей и костей, коагуляцией с последующим тромбозом магистральных артерий и вен. В некоторых случаях эти поражения сочетаются с механическим повреждением — разрывом мягких тканей, отрывом сегментов конечностей, образованием гематом, переломами и вывихами костей (рис.1). Причинами механических повреждений в месте ожоговой раны являются: баротравма (при взрывах в закрытом помещении), падение с высоты при утрате сознания, механическое воздействие электрического тока (судорожное сокращение мышц) и др. Следует также отметить, что механические повреждения, сочетающиеся с ожогами III и IV степени, могут возникать и во внутренних органах (внутричерепные гематомы, пневмоторакс, разрыв лёгкого, барабанной перепонки и др.)
Первичное развитие тромбоза магистральных сосудов при высоковольтных электрических ожогах наблюдали у 19 из 326 пострадавших от ожогов IV степени (5,7%) (рис.2).
Наиболее частый вид осложнений ожоговых ран связан с развитием и распространением инфекции. Это вторичные осложнения, которые возникли у 37% больных, имеющих различные осложнения ожогов.
Инфекционные осложнения мы разделили по анатомическому признаку в зависимости от тканей и органов, в которых развивается и распространяется инфекция (нагноение).
При глубоких ожогах у 4,4% больных развивается сетчатый лимфангоит, который может возникнуть уже на 3-5 сутки после травмы даже при поверхностном ожоге, особенно — если неквалифицировано оказана первая помощь. Возбудителем инфекции в таких случаях, чаще всего — является стафилококк, вегетирующий в виде сапрофитной флоры на неповрежденной коже.
Стволовой лимфангоит и лимфаденит — относительно редкое осложнение глубоких ожогов, частота которого составляет около 1% всех осложнений. Рожа возникает чаще всего при ожогах кожи, скомпрометированной нарушением трофики, например — в результате хронического посттромбофлебитического синдрома (ПТФС) и др. Профилактика и лечение ожогового лимфангоита и лимфаденита заключается в тщательном туалете ран, своевременном вскрытии напряженных пузырей, гигиенических ваннах, УФО, озонотерапии ран, назначении противовоспалительных и антибактериальных препаратов. Наиболее эффективными местными средствами лечения инфекций ожоговой раны и инфекционных осложнений ожоговой болезни являются 1% растворы йодопирона или йодовидона, препараты сульфадиазина серебра, церия нитрата, левомицитина, диоксидиновая мазь, банеоцин.
Целлюлит у обожженных развивается при углублении поверхностных дермальных ожогов за счет вторичного некроза в ранах, при длительном консервативном лечении глубоких ожогов или после тангенциальной некрэктомии у тучных пациентов (рис.3). Во всех случаях гнойный целлюлит отличается упорным течением, а при обширной площади его (10-15% поверхности тела) появляется угроза для жизни больных. Профилактика гнойного целлюлита связана с ранним и радикальным хирургическим лечением глубоких ожогов. У тучных пациентов операцией выбора при глубоких дермальных ожогах III степени является фасциальная некрэктомия. Лечение гнойного целлюлита у обожженных комплексное: оно направлено на коррекцию гомеостаза, иммунитета, высушивание ран с последующей радикальной некрэктомией и аутодермопластикой. Орошение раневой поверхности озоном значительно быстрее оказывает положительный результат при лечении целлюлита, что, на наш взгляд, связано не только с местным, но и общим иммуномодулирующим воздействием озона.
Абсцессы в подкожно-жировой клетчатке возникали в основном у тяжелообожженных при анергии, или как проявление сепсиса (метастатические). Отсюда исходит их профилактика и лечение.
С повреждением и некрозом мышц и фасций при ожогах IV степени связан целый ряд гнойных осложнений. Инфицирование некротизированной мышечной ткани обычно наступает рано, на 4-5 сутки после субфасциального ожога, сопровождаясь ихорозным запахом из ран и интоксикацией. В таких случаях можно говорить о гнилостном рас плавлении мышц в ранах, обычно вызванном граммотрицательной флорой.
Гнойные затёки и флегмоны развивались у больных в результате расплавления погибших мышц, распространения гноя вдоль сухожильных влагагищ и сосудисто-нервных пучков. Своевременное распознавание таких осложнений затруднительно тем, что гнойные затеки располагаются под плотным сухим некротическим струпом, и клинически не проявляются гиперемией, отеком или флюктуацией. Адекватно и своевременно выполненная некротомия и фасциотомия является надёжной профилактикой данных осложнений (рис.4).
Гангрена конечностей у обожённых развивается или вследствие первичного тотального поражения тканей, что наблюдается редко (в 1% случаев), или, чаще всего, — в результате тромбоза магистральных сосудов. В первом случае это связано с длительной экспозицией повреждающего агента при ожогах пламенем, во втором — с высоковольтными электропоражениями. Гангрену нижних конечностей у 13 больных наблюдали при ожогах пламенем. Острое развитие тромбоза плечевой артерии, обусловленного первичной коагуляцией электрическим током, привело к развитию гангрены 18 конечностей у 16 пострадавших. Следует отметить, что острое развитие ишемии проксимальных отделов конечностей с гибелью большого массива мышц (предплечье, плечо, голень, бедро) очень быстро приводит к выраженной интоксикации и почечной недостаточности. Выздоровление пострадавших в таких случаях возможно только при выполнении ранней или даже первичной ампутации конечности (1-2 сутки после травмы). Проведение некрофасциотомии может предупредить лишь вторичные изменения в тканях и уменьшить интоксикацию.
В механизме восходящего тромбоза артерий конечностей, который развивается обычно через 1,5-2 недели после ожога IV степени, без сомнения, имеет значение инфекционный фактор (7 наблюдений). То же самое, но в большей степени относится к восходящим флеботромбозам. Во всех случаях развитие флеботромбозов глубоких вен конечностей было связано с инфекцией. У 30 из 37 больных, у которых поражался илеофеморальный сегмент, осложнение совпадало с катетеризацией большой подкожной вены. Профилактика и лечение таких осложнений — антикоагулянты, антибиотики, спазмолитики, возвышенное положение и эластическое бинтование конечности.
Аррозивные кровотечения из ран возникают у 5% пострадавших от ожогов IV степени (16 больных) при отторжении некротического струпа. Некротические ткани, как известно, самостоятельно отторгаются только путем нагноения. Поэтому основная профилактика аррозивных кровотечений — ранняя некрэктомия и пластическое закрытие ран, что не всегда удается при обширных термических и особенно — электроожогах. В связи с этим показана превентивная перевязка артерий на протяжении. Тем более, что в некоторых случаях аррозивные кровотечения возникают уже на 3 — 4 сутки после травмы (3 наблюдения).
Повреждение нервных стволов конечностей при ожогах IV степени обычно сочетались с поражением сосудов, сухожилий и мышц, а клинические проявления их выражались в выпадении двигательной и чувствительной функции в соответствующих зонах.
Клинические проявления гнойной инфекции при остеонекрозах возникали через несколько недель или месяцев после ожога (наблюдали у 20 больных 6,1 % с ожогами IV степени). Часть больных (8) были уже госпитализированы с признаками остеомиелита, у остальных(12),он развился в процессе хирургического лечения. Гнойный артрит различных суставов отмечен у 25 больных (7,7%). Остеомиелиты и артриты у всех пострадавших развились и локализовались в проекции ожоговых ран, метастатических артритов и остеомиелитов у наших больных не наблюдали. Профилактика таких осложнений — своевременное хирургическое лечение — резекция костей, суставов, реваскуляризация остеонекрозов.
Известно, что хрящевая ткань суставных поверхностей при их обнажении особенно подвержена инфицированию в связи с плохой кровоснабжаемостью. Наиболее упорным и длительным течением отличаются хондриты и перехондриты ребер и ушных раковин (наблюдали у 54 больных — 2,8%) при ожогах III и IV степеней. Распространение инфекции на хрящ, по нашим данным, происходит по продолжению. В результате нагноения ран наступает отек окружающих хрящ тканей, сдавление тончайших сосудов надхрящницы — ишемия, некроз хряща и гнойный хондроперихондрит. Профилактика часто возникающих хондроперихондритов ушной раковины — ранее дренирование и катетеризация ран микроирригаторами.
Инфекционные осложнения ожоговых ран во внутренних органах в редких случаях могут развиваться при их непосредственном повреждении термическим агентом (наблюдали у 4 больных при поражении плевры и тканей головного мозга). В подавляющем большинстве случаев инфекция во внутренние органы из ран попадает лимфогенным путем. По частоте таких осложнений, влияющих на исход травмы, одно из первых мест занимает пневмония, которая диагностирована у 416 наших больных (12%). При глубоких ожогах пневмония развивается почти в 2 раза чаще — у 22,7% пострадавших (рис.5). У каждого восьмого из них наблюдали абсцедирование легочной ткани. Профилактикой пневмонии является, прежде всего, адекватная противошоковая, антибактериальная терапия, дыхательная гимнастика. Эндолимфальный путь введения антибиотиков, по нашим данным, наиболее эффективен в лечении пневмонии, в том числе — абсцедирующей.
За 7 лет в клинике наблюдали 216 больных с ожоговым сепсисом, что составляет 5,8% от всех пролеченных обожженных. Однако при глубоких ожогах сепсис развивается значительно чаще — в 12,1% случаев. При этом путь распространения инфекции различный или, лучше сказать, многообразный у обожженных. Один из вероятных и частых путей распространения инфекции — лимфогенный. При тяжелой ожоговой болезни не вызывает сомнений перемещение жизнеспособных бактерий из просвета кишечника в кровеносное русло, мезентериальные лимфатические узлы. Характерной особенностью септического очага является также развитие перифокального тромбофлебита. Вследствие бактериальных тромбоэмболий из этого источника могут возникнуть другие очаги нагноения, поддерживающие септическое состояние. Не следует также забывать о вероятности развития и ятрогенного катетерного сепсиса.
Дискутабельной, на наш взгляд, относительно ожоговой болезни представляется классификация сепсиса, принятой на Чикагской согласительной конференции. Нам предоставляется целесообразным включить в эту классификацию ранний ожоговый сепсис, рецидивирующий сепсис у обожженных, а также определить тяжесть ожогового сепсиса в зависимости от степени полиорганной недостаточности.
Эррозивно-язвенные гастриты, гастродуодениты и колиты наблюдаются, по нашим данным, у большинства пострадавших при тяжелом течении ожоговой болезни и практически — у всех умерших от нее. Причиной поражения слизистой оболочки ЖКТ являются нарушения микроциркуляции в органах и тканях, развивающиеся как основной признак ожогового шока, а пусковым моментом их возникновения служат стрессовые (гормональные) изменения при ожоговой болезни. В результате может наступить перфорация острой язвы Курлинга (наблюдали у трех пациентов-0,2%). Значительно чаще при ожоговой болезни развиваются кровотечения из острых язв ЖКТ. У 86 наших пациентов течение ожоговой болезни осложнялось желудочно-кишечным кровотечением, что составляет 8,1% больных, перенесших ожоговую болезнь.
Анемия носит у обожженных полиэтиологический характер (гемолитический, токсический, постгеморрагический, инфекционный) и манифестирует на протяжении всех периодов тяжелой ожоговой болезни.
Ожоговое (раневое) истощение — осложнение, характерное для периода септикотоксемии, в современных условиях развивается у крайне тяжелых больных или у пострадавших в результате ожоговой болезни средней или тяжелой степени тяжести, у которых проводилось неадекватное и несвоевременное лечение шока, токсемии и септикотоксемии.
Третьим видом осложнений ожоговых ран являются поздние осложнения, развивающиеся в процессе или после заживления ожогов, в периоде реконвалесценции (рис.6). Практически у всех пациентов, перенесших тяжелую ожоговую болезнь, развивается хронический пиелонефрит, гепатит и — зачастую — дистрофия миокарда. У 60,3% реконвалесцентов после глубоких ожогов выявлены признаки инвалидизации, проявляющиеся нарушением функции суставов, конечностей в результате рубцовых деформаций, контрактур и трофических нарушений. У всех этих пациентов имели место ожоговые дерматиты, экзема, значительно реже — (1,9%) ПТФС, и очень редко (0,2% случаев) — рак кожи на рубцах. Профилактикой поздних осложнений ожоговых ран, бесспорно является раннее выполнение превентивных операций у обожженных (рис.7). Лечение этих осложнений заключается в ранней реабилитации реконвалесцентов, санаторном их лечении и адекватной реконструктивно- восстановительной хирургической тактике.
Таким образом, систематизация осложнений ожоговых ран и ожоговой болезни создаёт предпосылки для профилактики и ранней диагностики осложнений что позволяет улучшить результаты лечения обожженных.
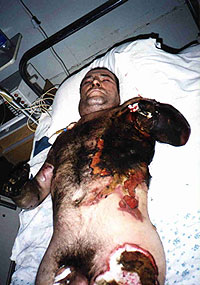
Рис.1. Отрыв сегмента конечности при высоковольтном электроожоге
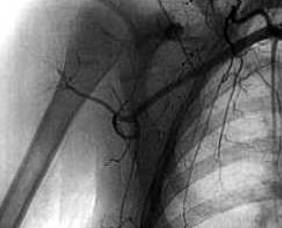
Рис.2. Тромбоз подкрыльцовой артерии при высоковольтном электроожоге
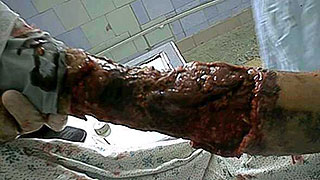
Рис.3. Некротический целлюлит
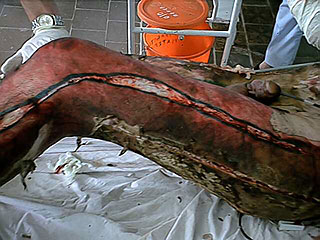
Рис.4. Декомпрессивная некротомия при циркулярном ожоге пламенем нижних конечностей

Рис.5. Плевропневмония на фоне обширного ожога

Рис.6. Алопеция после ожога и результат пластики дермотензионными лоскутами

Рис.7. Ранняя фасциальная некрэктомия