ОБЪЕДИНЕНИЕ КОМБУСТИОЛОГОВ
«МИР БЕЗ ОЖОГОВ»
Сепсис в комбустиологии
Крутиков М.Г.
Научно-практический центр термических поражений МЗ РФ
Института хирургии им. А.В.Вишневского РАМН
г. Москва
Обширное ожоговое поражение сопровождается развитием целого комплекса изменений в организме пострадавших, получивших название ожоговой болезни. В патогенезе ожоговой болезни одно из ведущих мест принадлежит инфекции. При этом, инфекционный процесс, начавшийся в ожоговой ране, имеет тенденцию к генерализации и часто приводит к такому тяжёлому осложнению, как сепсис.
Понятие ожогового сепсиса до настоящего времени не имеет четкого определения. Не существует общепринятой классификации этого осложнения, что затрудняет обобщение многочисленных клинических наблюдений и разработку единых, современных подходов к его профилактике и лечению. Так если для диагноза ожогового сепсиса использовать международную терминологию (ACCP/SCCM Consensus Conference Committee, США, 1992), «сепсис» можно «обнаружить» почти у каждого из тяжелообожженных, т.к. у всех на фоне тяжелой раневой инфекции из них отмечается высокая лихорадка, тахикардия, одышка, в анализе крови наблюдается лейкоцитоз с резким сдвигом формулы влево, а у ряда больных — транзиторная бактериемия.
Вместе с тем, сепсис следует рассматривать, как наиболее грозное инфекционное осложнение ожоговой болезни, вызываемое разнообразными возбудителями или их токсинами на фоне измененной реактивности организма больного.
В настоящее время отмечается не только увеличение частоты сепсиса при термических поражениях, но и ухудшение прогноза, что во многом является следствием неадекватного и
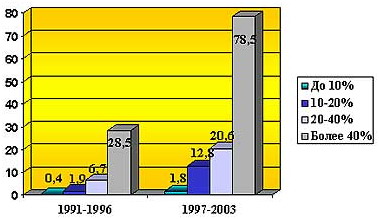
Рис. 1 Частота сепсиса у обожженных в зависимости от площади глубоких ожогов.
несвоевременного лечения пострадавших с первых часов после травмы (2,3). Данные нашего Института за последние годы полностью подтверждают это положение. При этом обращает на себя внимаение связь между частотой развития сепсиса и тяжестью травмы (рис.1)
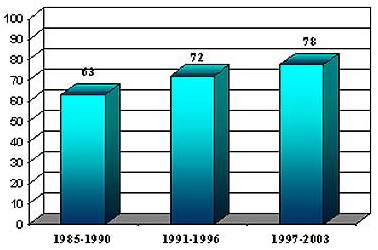
Значительно выросла и летальность при сепсисе (рис. 2)
Рис.2 Летальность у больных с ожоговым сепсисом
Этиология сепсиса у обожженных многообразна: все виды микроорганизмов, населяющих ожоговую рану, могут вызвать его развитие. Наиболее частыми возбудителями сепсиса являются штаммы S.aureus и P.aeruginosa, которые выделяются из ожоговых ран у 70 — 80% больных и преобладают в гемокультурах (1,10). Причем при исследовании гемокультур большинство исследователей отмечает «преимущество» грамположительной флоры: соотношение высеваемости штаммов S.aureus и P.aeruginosa в посевах крови больных с ожоговым сепсисом составляет 2 : 1 (10,11). Реже возбудителем сепсиса является E.coli. Крайне редкими возбудителями сепсиса могут быть штаммы Acinetobacter sp., Citrobacter sp., Enterobacter sp., бета-гемолитический стрептококк, неспорогенные анаэробные бактерии (11). При выделении этих микроорганизмов из ран, а тем более в гемокультуре прогноз исхода ожоговой болезни обычно неблагоприятен. В последние годы участились случаи сепсиса, вызванного патогенными грибами, большей частью рода Candida , реже Actinomycetes, Phycomycetes, Zygomycetes (7). Как показывают наши наблюдения, наиболее тяжелое течение сепсиса отмечается при выделении в гемокультуре ассоциации микроорганизмов, что часто приводит к «молниеносной» форме течения сепсиса (1).
В ряде случаев основное значение в развитии сепсиса имеют микроорганизмы, которые распространяясь с током крови приводят к развитию метастатических гнойников, в других случаях основное значение имеют микробные токсины, действие которых приводит к запуску каскада реакций в организме больного, приводящих к поражению внутренних органов (3). Помимо этого влияние на развитие сепсиса оказывают продукты распада тканей при их разрушении.
Патогенез ожогового сепсиса определяется соотношением трех основных факторов: микробиологического (вид, вирулентность и количество микроорганизмов), тяжестью травмы (площадь и глубина ожогового поражения), состоянием системы неспецифической защиты и иммунной реактивности организма. В зависимости от роли и значения каждого из этих факторов сепсис может развиться в первые несколько часов или дней после получения травмы (ранний сепсис) или через несколько недель или месяцев после травмы (поздний сепсис). Ранние формы сепсиса протекают остро, большей частью «молниеносно», поздние чаще имеют более торпидное и практически более благоприятное течение.
В патогенезе развития сепсиса ведущую роль играет состояние макроорганизма. Только состоянием защитно-приспособительных сил больного, которое не всегда удается конкретизировать диагностически, можно объяснить развитие сепсиса у больных с ограниченными ожогами и, напротив, отсутствие септических проявлений у больных с обширными глубокими термическими повреждениями.
Ожоговая травма создает все предпосылки, благоприятствующие ослаблению иммунобиологических сил организма: это ожоговый шок, нарушения обменных процессов, эндокринной регуляции, интоксикация, белково-энергетическая недостаточность. Вместе с тем, важное значение, по-видимому, принадлежит неблагоприятным факторам, воздействующим на иммунную реактивность больного до получения ожоговой травмы: недостаток и несбалансированность питания, авитаминозы, алкоголизм, повторные травмы, хронические заболевания, эндокринопатии и т.д. Следует учитывать также возраст больного. К сожалению, учесть весь комплекс предрасполагающих факторов, определить исходное состояние иммуннобиологических систем больного не представляется возможным.
В качестве патогенетических звеньев, приводящих к генерализации инфекции, со стороны иммунной системы и факторов неспецифической защиты организма в первую очередь следует рассматривать функциональную недостаточность фагоцитарного звена иммунитета (8). Как показали наши исследования, снижение поглотительной и переваривающей функций фагоцитов в ране, нарушение выработки ими супероксиданионов приводит к недостаточности местных барьерных механизмов и способствует поступлению бактерий и их токсинов в кровяносное русло. Часто сами фагоциты являются средством транспортировки бактерий, которые находясь внутри этих клеток преобретают дополнительную защиту от бактерицидных субстанций крови и действия антибиотиков (1,4). Риск развития сепсиса многократно возрастает при стойких нарушения Т- и В- звеньев клеточного иммунитета и нарушении выработки иммуноглобулинов, особенно класса G (1,5). Большое значение для характера течения сепсиса и его исхода имеет состояние обезвреживающей функции ретикулоэндотелиальной системы. При сепсисе органы, богатые ретикулоэндотелиальной тканью (печень, селезенка, костный мозг, почки и др.) активно участвуют в дезинтоксикации организма и освобождении его от инфекции. Чем выше фагоцитирующая способность клеток этих органов, тем меньше вирулентность микробов и больше вероятность благоприятного исхода. Чем эта способность ниже, тем больше вероятность не только дегенеративного, но и метастатического поражения этих органов, приводящая к летальному исходу. Токсинемия, как один из ведущих компонентов сепсиса, приводит к тяжелым нарушениям функций, а затем и морфологии паренхиматозных органов, вызывает нарушения белкового, углеводного обменов, витаминного, электролитного и кислотно-щелочного балланса, нарушает систему кроветворения, что приводит к развитию анемии. Эти нарушения в еще большей степени снижают сопротивляемость организма к инфекции, что создает порочный круг, приводящий к прогрессированию заболевания и часто к летальному исходу (1).
Роль микробного фактора, в первую очередь, определяется свойствами возбудителя. Так, стафилококковый сепсис большей частью протекает с метастазами, тогда как сепсис, вызванный грамотрицательными микроорганизмами чаще приводит к картине токсического повреждения органов и тканей, в значительном проценте случаев приводя к развитию септического шока. Важным фактором в плане возможности развития сепсиса следует считать количество микроорганизмов, выделяемых из ожоговых ран (6). Наши исследования показали, что в абсолютном большинстве случаев при развитии сепсиса количество микроорганизмов превышало критический уровень 105 КОЕ в 1 гр ткани раны (Lg КОЕ > 5), часто Lg КОЕ превышал 9 — 11.
Распространение инфекции из очага поражения, которым в большинстве случаев является ожоговая рана, осуществляется в основном гематогенным, реже лимфогенным путем. Помимо источника бактерий и токсинов ожоговая рана является источником многочисленных нарушений в организме пострадавших, усугубляющих течение ожоговой болезни и сепсиса, что предопределяет важность ее как можно более раннего закрытия. Однако, даже полное восстановление целостности кожных не всегда приводит к видимому влиянию на течение сепсиса, что в ряде случаев бывает связано с уже развившимися метастатическими очагами, или с цепью системных патологических реакций, развившихся в ответ на действие микробных токсинов.
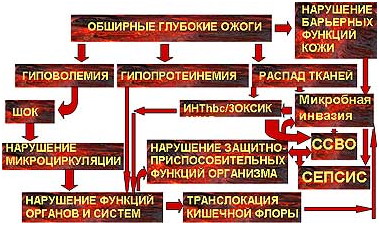
Таким образом, патогенез ожогового сепсиса чрезвычайно сложен и зависит от многочисленных факторов и их сочетаний (рис 3). Только основанная на постоянном динамическом наблюдении оценка изменений в организме обожженного позволяет прогнозировать и диагностировать сепсис, построить эффективную схему комплексного патогенетического лечения этого осложнения.
Рис.3 Патогенез сепсиса у обожженных
Клиническая картина сепсиса не имеет патогномоничных симптомов и в значительной степени определяется его клинической формой. Наибольшие затруднения вызывает диагностика «раннего» сепсиса. «Ранний» сепсис возникает чаще у обожженных с обширными глубокими ожогами, превышающими 40% поверхности тела, развивается всегда при наличии влажного ожогового струпа, который не удается мумифицировать даже при применении абактериальных методов лечения. Начинается сепсис остро, чаще на 4 — 6 день после травмы, со значительного подъема температуры (до 40 и выше), не снижающейся под действием лечебных средств. Общее состояние больных очень тяжелое, на фоне клиники ранней пневмонии быстро присоединяются явления сердечно-сосудистой и легочной недостаточности, расстройства диуреза по типу олиго- или анурии (почечная недостаточность), динамическая кишечная непроходимость, расстройства сознания (интоксикационный делирий). «Ранний» сепсис отличается особо неблагоприятным прогнозом, высокой летальностью.
При развитии «позднего» сепсиса клинически на первый план выходят симптомы инфекционно-токсического поражения внутренних органов: бактериального эндокардита, миокардита, пневмонии, нефрита, инфекционно-токсического гепатита. Тяжесть расстройств сердечной деятельности, степень нарушения функции печени, почек и других органов находятся в прямой зависимости от активности инфекционного процесса. Степень проявлений различных симптомов, входящих в симптомокомплекс, характерный для сепсиса, различна, однако, в целом, симптоматика для различных форм сепсиса одинакова.
Комплексное обследование и лечение 327 больных с ожогами от 25 до 85% поверхности тела при площади глубоких ожогов от 9 до 75% поверхности тела, из которых у 211 был диагностирован сепсис, позволяет определить наиболее характерные и достоверные клинические и лабораторные критерии этого осложнения.
- Внезапное ухудшение общего состояния больного, не соответствующее стадии развития заболевания и характеру течения раневого процесса.
- Высокая лихорадка постоянного или, чаще, гектического характера с потрясающими ознобами.
- Расхождение частоты пульса и температуры тела.
- Прогрессирующее ухудшение общего состояния, несмотря на активное лечение, нарушения сердечно-сосудистой деятельности, функций почек и печени.
- Резкое ухудшение состояния ожоговой раны с появлением атрофичных грануляций, очагов вторичных некрозов.
- Прогрессирующая анемизация с уровнем гемоглобина не превышающим 90 ЕД.
- Лимфопения со снижением количества лимфоцитов менее 10 в 1 мл крови, нейтрофилез со сдвигом лейкоцитарной формулы влево.
- Увеличение СОЭ более 60 мм/час
- Высокая обсемененность ожоговых ран, превышающая критическую величину.
- Выделение при биопсии микробов в составе ассоциации из 4 -5 и более микроорганизмов.
- Стойкая бактериемия, определение в гемокультуре ассоциаций микроорганизмов.
- Признаки иммуносупрессии, проявляющиеся в снижении функциоальных резервов нейтрофильных лейкоцитов (уменьшение фагоцитарного числа и фагоцитарного индекса, снижение продукции супероксиданиона угнетение или гиперстимуляция спонтанной люминолзависимой хемилюминисценции с одновременным снижением индекса хемилюминисценции), прогрессирующее уменьшение количества Т и Т-активных лимфоцитов, В-лимфоцитов, угнетение продукции иммуноглобулина G, прогрессивное увеличение уровня макромолекулярных циркулирующих иммунных комплексов с параллельным снижением уровня церуллоплазмина, снижение уровня сывороточного лизоцима.
Обращает на себя внимание, что уровень антигеннеспецифических макромолекулярных циркулирующих иммунных комплексов (ЦИК) у больных с развившимся в последующем сепсисом был высоким уже в ранние сроки после травмы. Так, у больных с сепсисом уровень ЦИК на 20 день после травмы составлял 17,6 _+ . 1,3 г/л, а у больных контрольной группы — 12,2 _+ . 0,8 г/л (p<0,01). Одновременно с повышением уровня ЦИК у больных с развившимся в последствии сепсисом наблюдали снижение уровня церуллоплазмина (52,5 _+ . 2,9 мг%) по сравнению с больными контрольной группы (61,0 _+ . 4,1 мг%). У больных с развившимся в последующем сепсисом также до 20 суток с момента травмы наблюдалось снижение содержания лизоцима в сыворотке крови до 0,95 _+ . 0,07мг% по сравнению с больными контрольной группы, у которых этот показатель составил 1,50 _+ . 0,14 мг%. Таким образом, высокие значения уровня ЦИК с одновременным снижением количества ЦП и снижение количества сывороточного лизоцима в первые 20 дней после травмы являются ранними прогностическими критериями, свидетельствующими о возможности развития у обожженных сепсиса.
Таким образом, дифференциальная диагностика сепсиса и проявлений септикотоксемии, как стадии ожоговой болезни, являющейся по сути гнойно-резорбтивной лихорадкой, достаточно трудна. Для своевременной диагностики сепсиса у обожженных необходимо постоянное динамическое наблюдение за больными с анализом всех перечисленных выше симптомов. Диагносцированный сепсис или высокий риск его развития требует немедленного начала комплексной интенсивной терапии, учитывающей все звенья патогенеза этого осложнения.
Комплекс лечебных мероприятий можно условно разделить на две группы:
- Общие мероприятия, предусматривающие воздействие на организм бошльного, в целом, и через него на возбудителей заболевания.
- Местные мероприятия, то есть воздействие на «источник» инфекции, в большинстве случаев, на ожоговую рану.
Местные мероприятия заключаются в как можно более раннем выполнении химической или хирургической некрэктомии и своевременном аутодермопластическом закрытии ожоговых ран. Однако восстановление целостности кожного покрова, даже при благоприятном течении ожоговой болезни, у пострадавших с обширными глубокими ожогами IIIБ — IV степени занимает не менее 1 — 2 месяцев. В связи с этим, важное место в лечении обожженных принадлежит абактериальным методам лечения и местным антибактериальным препаратам для защиты ран от инфекции и ее лечения. При этом первой задачей является удаление, а при возможности «высушивание» ожогового струпа, чему способствует применение таких антисептиков, как 1% раствор йодопирона или йодовидона. Особенно эффективно лечение обожженных в условиях управляемой абактериальной среды с применением аэро-терапевтических установок или кроватей типа «Клинитрон». Высушивание ожогового струпа позволяет значительно снизить интоксикацию и выполнить этапные химические или хирургические некрэктомии в оптимальные сроки. В последующем для защиты ожоговых ран от инфекции и борьбы с развившейся инфекции наряду с применением абактериальных методов лечения используются гели на водорастворимой основе (ПЭГ) — Левосин, Левомеколь, Диоксиколь, 5% диоксидиновая мазь, раневые покрытия (Ксенокожа, Активтекс, Биодеспол и другие).
Основные задачи общего лечения сепсиса:
- Борьба с инфекцией и интоксикацией.
- Нормализация иммунологического статуса организма.
- Поддержание гомеостаза.
- Коррекция нарушенных функций органов и систем.
В борьбе с инфекцией основное значение имеет рациональная антибактериальная терапия. Выбор антибактериального препарата должен основываться на данных антибиотикограмм с обязательным учетом чувствительности выделенной из крови или ожоговых ран микрофлоры. Антибактериальную терапию следует проводить длительно, со своевременной сменой препаратов в максимальных дозах. Все препараты вводятся внутривенно. Микробиологический мониторинг проводится 1 раз в 7 — 10 дней. При тяжелом течении инфекции проводится комбинированная антибактериальная терапия двумя или тремя препаратами. При сепсисе, вызванном грамположительной флорой антибиотиками выбора являются полусинтетические пенициллины широкого спектра действия, цефалоспорины II поколения, линкомицин, а также фузидин и диоксидин. Альтернативная терапия — фторхинолоны и ванкомицин. При грамотрицательном сепсисе лечение проводят карбенициллином, гентамицином или амикацином в максимкальных дозах. Предпочтительнее комбинация карбенициллина с аминогликозидом. Альтернативная терапия — цефалоспорины III поколения (цефтриаксон, цефоперазон или сульперазон, цефтазидим и др.), ципрофлоксацин, карбепенемы. В лечении сепсиса хорошо зарекомендовали себя комбинации ципрофлоксацина с диоксидином, карбенициллина с гентамицином и диоксидином. Сепсис, вызванный неспорогенными анаэробными бактериями требует терапии клиндамицином, далацином С или метронидазолом. При грибковом сепсисе — препараты выбора — амфотеррицин В и флюконазол. Тяжелый сепсис требует немедленного включения в терапию карбепенемов (имипенем, меропинем), при сепсисе, вызванном MRSA — ванкомицина или линезолида.
Дезинтоксикационная терапия осуществляется с помощью форсированного диуреза, либо с применением методов экстракорпоральной дезинтоксикации (плазмаферрез или гемосорбция).
К средствам, повышающим реактивность организма, можно отнести переливание компонентов крови. Из средств пассивной иммунизации хороший эффект в зависимости от возбудителя сепсиса получен при использовании гиперимунной антистафилококковой или антисинегнойной плазмы, антистафилококкового гамма-глобулина. При угнетении различных звеньев иммунитета на основании данных иммунограмм применяют препараты тимуса (тималин, Т-активин), лейкинтерферон, декариес, препараты человеческих иммуноглобулинов, тромбо-лейкомассу, лейкоцитарную массу иммунизированных доноров или ожоговых реконвалисцентов. Основным методом иммунокоррекции является иммунозаместительная терапия очищенными человеческими иммуноглобулинами.
С целью лечения белково-каллорийной недостаточности широко применяется парентеральное и энтеральное питание. Важное место занимает в комплексном лечении сепсиса коррекция электролитных расстройств, кислотно-щелочного равновесия, борьба с гипоксией.
При нарушении функций сердечно-сосудистой системы в комплексную терапию включается кардиотропная поддержка, при поражении печеночной паренхимы — гепатопротекторы, при поражении легких необходима респираторная поддержка, вплоть до проведения ИВЛ, ингаляционная терапия, применение муколитических и бронхолитических средств. В особо интенсивных лечебных мероприятиях нуждаются больные с клиникой септического эндокардита.
Несмотря на комплекс терапевтических мер, направленных на борьбу с ожоговым сепсисом, прогноз при этом осложнении остается серьезным, хотя во многом зависящем от ранней диагностики и максимально интенсивной и последовательной терапии. В этой связи огромное значение приобретает комплекс мер, направленных на профилактику развития сепсиса у обожженных. Этот комплекс мер включает в себя: своевременное и адекватое лечение ожогового шока, адекватную дезинтоксикацию в периоде острой ожоговой токсемии и септикотоксемии, как можно более раннее очищение ожоговых ран от некроза и их аутодермопластическое закрытие, коррекцию нарушенного метаболизма, нормализацию антиинфекционной резистентности организма, борьбу с раневой инфекцией. Всех больных с площадью глубоких ожогов более 20% поверхности тела следует рассматривать в качестве группы риска в плане возможной генерализации инфекции и применять все доступные средства и методы общего и местного лечения для предотвращения этого грозного и опасного для жизни осложнения ожоговой болезни.
Список литературы
- Алексеев А.А. Ожоговый сепсис: диагностика, профилактика, лечение. Дис. … д-ра мед. наук. — Москва, 1993.
- Алексеев А.А. Проблемы и успехи лечения тяжелообожженных. Материалы VII Всероссийской научно-практической конференции по проблеме термических поражений. Челябинск, 1999, с.6 — 8
- Вазина И.Р., Верещагина Е.С., Пылаева С.И. и др. Сепсис обожженных и вопросы его патогенеза В сб. «Комбустиология на рубеже веков» Материалы международного конгресса, Москва, 2000 г., с. 43 — 44
- Колкер И.И., Победина В.Г. Фагоцитарная активность лейкоцитов крови и некоторые пути ее стимуляции у ожоговых больных. Клиническая медицина, 1978, VI, № 5, 94-97
- Колкер И.И. Инфекция и иммунитет при термических поражениях. Хирургия, 1980, № 5,17-21
- Кузин М.И., Сологуб В.К., Юденич В.В. Ожоговая болезнь, М. «Медицина», 1982.
- Мирошниченко Я.С., Кандалова Е.Н. Особенности клинического течения и микробиологической диагностики сепсиса у больных с термическими поражениями в Челябинском ожоговом центре. Материалы VII Всероссийской научно-практической конференции по проблеме термических поражений. Челябинск, 1999, с.67 — 68
- Пивоварова Л.И., Арискина О.Б., Ассур М.В. и др. Иммунологический статус и его коррекция у пострадавших с ожоговым сепсисом. Сборник научных статей XIX съезда хирургов Украины. Харьков, 2000 г., с. 337 — 338
- Kim S.H. et al. Use of frozen section technique for burn wound biopsies. Presented at 15th Annual Meeting of the American Burn Association, New Orleans, La, 1983;
- Magliacani G., Stella M., Calcagni M. Antimicrobial therapy problems in burn sepsis. Ann.Medit.Burns Club. 1994,7,2,84-87
- Sanyal S.C., Mokaddas E.M., Gang R.K., Bang R.L. Microbiologi of septicaemia in burn patients, Ann. Of burns and fire dis., V.XI, № 1., 1998, 19 — 22
Designed by Сайт на Заказ